TUMORES GASTRICOS
São tumores
comuns em todo o mundo, sendo 21.600 casos diagnosticados por ano nos EUA, dos
quais 11.000 morrerão nesse período. Foi a principal causa de morte gástrica relacionada
ao câncer até década de 1980, quando foi ultrapassado pelo de pulmão. Houve
redução na incidência devido:
·
Reconhecimento do H. pylori e outros fatores de
risco;
·
Popularização de refrigeradores: isso levou a
redução do uso de sal para conservar alimentos, que sofriam contaminação por
fungos e bactérias. Permitiu também maior consumo de frutas e verduras, que tem
efeito protetor.
É um câncer extremamente comum no
Japão, Costa Rica, Chile e Rússia.
Fatores de risco:
·
Sexo masculino;
·
Não brancos;
·
Aumento da idade (raro abaixo de 35 anos, com
pico de incidência entre 50-70 anos);
·
Aumento da incidência entre idade de 29-39 anos
Patologia e patogênese:
importância do H.pylori
Grande
correlação com a infecção por H.pylori (aumenta em 5 ou 6 vezes o risco de
câncer gástrico). Se não tratada, esta infecção leva a gastrite crônica ativa
que gera hipocloridria que permite a proliferação de bactérias, que é um fator
de risco para adenocarcinoma gástrico (tipo instestinal e não difuso, que parece
ser genético ou ao acaso). Existe em 3 caso por ano para cada 10.000
infectados. A cada ano existem 100.000 canceres gástricos e 3.25 bilhões de
infectados pelo H.Pylori no mundo (provavelmente fatores genéticos, e da
própria bactéria influenciam muito). Evidencias apontam para a aquisição da
bactéria na infância como sendo um pré-requisito para o aumento do risco.
Tipos patológicos
Existem 2 tipos de
adenocarcinoma:
1. Intestinal (bem diferenciado com
formação de estruturas glandulares):
Tipo mais comum em populações de
alto risco (presença de fatores de risco).
Ausência
de historia familiar. As moléculas de adesão intracelular estão bem
preservadas. Células se aderem entre si
formando glândulas ou tubos. Relação importante com o H.pylori: a infecção levaria
a uma gastrite trófica ativa no antro que leva a focos de gastrite atrófica que
gera metaplasia intestinal e depois neoplasia. É mais comum em homens. O
tratamento cirúrgico pode-se realizar com gastrectomia subtotal. Manifesta-se
como lesões expansivas, ulceradas, polipoides na endoscopia, mais comumente
encontrada no estomago distal.
2.
Tipo
difuso (indiferenciado)
Também podem
ser induzidos pro H.pylori, porém diferente do tipo intestinal não apresenta
estágios pré-neoplásicos definido. Tem maior poder metastático e pior
prognostico que o tipo intestinal. O tratamento cirúrgico implica em
gastrectomia total. Tem grande tendência em invadir a parede gástrica e formar
linite plástica. As moléculas de adesão estão defeituosas e não há formação de
glândulas ou ductos. Diferenças
morfológicas estão em moléculas de adesão intercelular e bases moleculares o
que leva a implicações terapêuticas. Tem pior prognostico que o intestinal pelo
auto poder metastático. Diferentemente do tipo intestinal, não apresenta sequencias
de estágios pré-neoplásicos definidos. Se caracteriza pela presença de células
em anel de sinete (acumulo de muco no citoplasma deslocando o núcleo para a periferia).
Dùvida
Justifica-se sempre erradicar o
H. pylori para prevenir o câncer esofágico? Não, apenas em populações de alto
risco.
Manifestações clinicas
A maioria dos
pacientes são assintomático e com doença disseminada e incurável ao
diagnostico. Pode se apresentar como sintomas dispépticos inespecíficos. Apenas
50% com doença aparentemente locorregional tem potencial para a cura.
Ressalta-se a importância do de diagnostico prévio de ulcera gástrica. Toda
ulcera gástrica tem que ser biopsiada e deverá cicatrizar-se. Se não
cicatrizar-se deve ser realizada a exérese cirúrgica (controle endoscópico para
avaliar cicatrização em 8-12 semanas.
Sintomas mais frequentes:
·
Perda de peso;
·
Dor abdominal;
·
Náuseas
·
Sangramento
·
Disfagia
·
Saciação precoce
·
Melena
·
Dor típica de ulcera péptica
Metástases mais comuns: Fígado; Linfonodos
regionais; Peritôneo e Disseminação linfática.
Alterações no
exame físico indicam tumor avançado e são presença de massa abdominal palpável
e sintomas relacionados a dissemninação linfática como linfonodo
supraclavicular esquerdo palpável (nódulo de Virchow), periumbilical (nódulo de
Sister May Joseph) ou axilar esquerdo (nódulo de Irish) metástases perineais
palpáveis ao toque retal, hepatomegalia, ascite, icterícia e caquexia. Pode
haver também a presença de tumor de Krukenberg que é uma disseminação peritoneal
que gera aumento dos ovários.
Diagnostico
REED
Identificam
lesões ulceradas e infiltrante. Falso negativo presente me 50% dos casos.
Sensibilidade de apenas 14 % para diagnostico de lesões precoces. Os sinais
radiológicos que sugerem malignidade nesse tipo de câncer são: lesão em massa
com ou sem obstrução luminal ou ulceração, ulceras com pregas irregulares,
ulceras com fundo irregular, irregularidades da mucosa com perda da
distensibilidade, pregas alargadas e massa polipoide. Pode haver aspecto de
“garrafa de couro” quando há presença de linite gástrica. É um exame de triagem
e caso haja achados suspeitos deve ser feito a endoscopia.
EDA
É
o padrão ouro. Permite o diagnostico anatômico, de lesão precoce e realização
de biopsia (tendo precisão diagnostica de 98%). É indicada em todo paciente com
dispepsia acima de 45 anos. A localização mais comum desse câncer é na mucosa
de transição do corpo e do antro na pequena curvatura do estômago (mesmo local
mais comum da ulcera gástrica). Deve ser realizado 7 biopsia da lesão suspeita.
Radiação partindo do centro da ulcera ou ulcera pequena=sinal de benignidade da
ulcera.
TC de abdome
Fundamental
após diagnostico para avaliação de metástases. Cerca de 20-30% dos pacientes
podem apresentar TC negativa para metástase e ter metástase na cirurgia
(metástase <5 mm).
US endoscópico
Leva o US ate
o estômago. É usada para avaliação de infiltração do tumor na parede gástrica.
Visualiza não só a extensão do tumor pela parede gástrica, mas também os
linfonodos proximais ao estomago.
PET SCAN
Não raramente
apresenta falsos negativos (metabolismo mais lento). Não é útil para a
avaliação pré-operatória.
TC tórax
Permite
avaliar tumores do terço proximal do estômago que podem dar metástases
torácicas.
Laparoscopia pré-operatòria
É usada quando
há duvida quanto a extensão da doença antes da cirurgia corretiva. É realizado
com o intuito de extratificar esses pacientes. Usado em pacientes em estádio
menor ou igual á III pré-operatório.
Tratamento
·
Potencialmente ressecável (estádio I-III): Tem
sobrevida de 5 anos sendo que:
-60-90% estádio
I
-30-50% estádio
II
-10-25% estádio
III
·
Tumores não ressecáveis (estádio maior que III
ou invasão vascular): realizar quimioterapia complementar.
A remoção cirúrgica oferece a única chance de
cura.

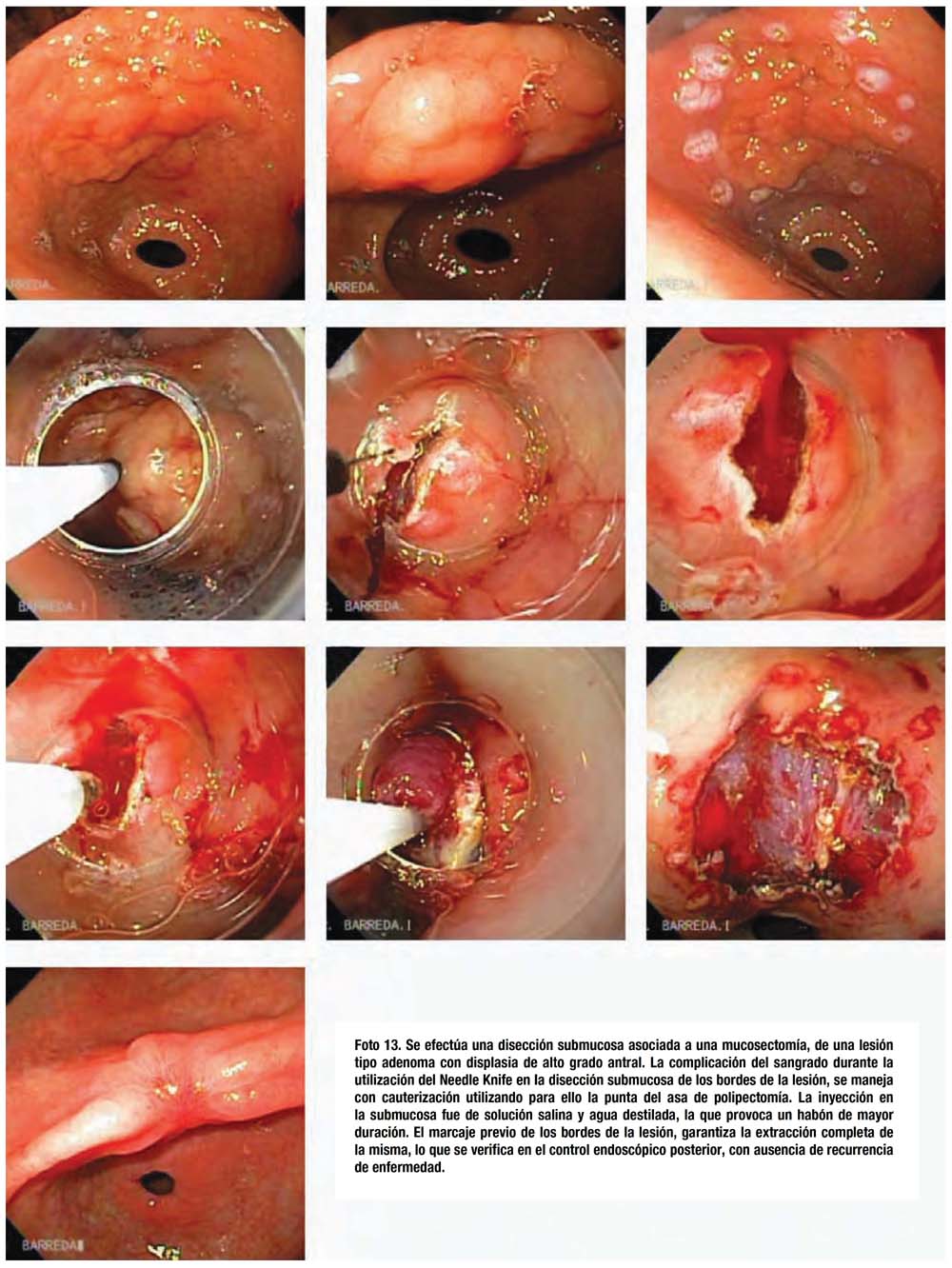
Nenhum comentário:
Postar um comentário